Транспортировка больных. Большинство больных перевозят в положении лежа. Как работают медицинские автомобили с бригадами, какие у них правила, медицинское такси в перевозке больных. Перед транспортировкой больных или пострадавших, осматривают на месте.

Переноска больного на носилках.
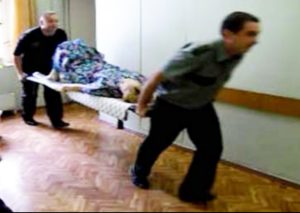
Спуск больного по лестнице таким способом (вниз головой) не допускается, но может быть выполнен по медицинским показаниям и исключительно по команде врача транспортной бригады.

Транспортировка больных с инфарктом миокарда
Больных с инфарктом миокарда в состоянии кардиогенного шока перевозят в положении лежа на спине на носилках. Необходимо обеспечить полный физический покой больному, запретить ему даже пытаться помочь медицинскому персоналу при перекладывании на носилки или с носилок. Транспортировку осуществляют после некоторой стабилизации состояния бережно и осторожно, применяют капельное внутривенное вливание лекарственных препаратов, оксигенотерапию, а при некорригируемом болевом синдроме — аналгезию закисью азота. В случае остановки сердца и дыхания показаны непрямой массаж сердца, искусственное дыхание через маску, внутрисердечное введение адреналина. Эти мероприятия продолжают до приезда в стационар, где пострадавшего передают кардиореанимационной бригаде. В пути следования каждые 10-15 минут измеряют основные параметры дыхания и кровообращения (число дыханий, пульс, АД).

Транспортировка больных
Тяжелобольным с острыми отравлениями промывают желудок через зонд, вводят антидоты, при необходимости проводят искусственное дыхание. При перевозке обеспечивают капельное внутривенное вливание лекарственных средств.
Больных с отеком легких, бронхиальной астмой, острой дыхательной недостаточностью перевозят в положении полусидя после минимального купирования приступа В пути обычно требуются оксигенотерапия, противопенная терапия и повторное введение медикаментозных средств.
Больных и пострадавших в состоянии средней тяжести перевозят на носилках в положении лежа. При переломах необходимо наложить шину, ввести обезболивающие средства, произвести временную остановку кровотечения.
Транспортировка больных с переломами костей
При повреждении таза, особенно с нарушением целостности тазового кольца, возможно смещение костных отломков, которое чревато повреждением внутренних органов. Это необходимо предотвратить путем фиксации таза, нижних конечностей, расслабления мускулатуры. Циркулярно стягивают таз бинтом, полотенцем на уровне крыльев подвздошных костей и больших вертелов. Пострадавшего укладывают на спину на сложенное одеяло, выстилающее непрогибающуюся плоскость, придают ему положение «лягушки» (ноги в коленных суставах слегка сгибают и под коленные суставы подкладывают валик высотой 25-30 см). Коленные суставы слегка разводят, между ними укладывают мягкую прокладку; колени (нижняя треть бедер) и голеностопные суставы связывают бинтом. Стопы упираются в загнутые концы шин Крамера, образовавших непрогибающуюся плоскость. Это необходимо для того, чтобы ноги на валике не висели и не было чрезмерного подошвенного сгибания стоп. Очень важно (во избежание смещений во время транспортировки) прикрепить к носилкам подкладываемый под коленные суставы валик, а также самого пострадавшего. При этом должен оставаться свободным доступ к нижней части живота и промежности, так как может возникнуть необходимость опорожнения мочевого пузыря и прямой кишки. Можно создать достаточно надежную иммобилизацию с помощью шин Крамера, которые связывают между собой и моделируют путем изгибания в области голеностопных и коленных суставов под углом 90°. Чтобы шины под коленными суставами не разгибались, проксимальные концы их связывают с достаточным натяжением с областью изгиба шин в зоне голеностопных суставов.
Ранняя и правильно произведенная иммобилизация имеет большое значение для благоприятного клинического течения травмы, предупреждения осложнений и более полного восстановления функций.
Допускается перекладывание больного на очень прочной ткани.
При закрытых переломах ребер от круговых давящих повязок отказались, так как они затрудняют дыхание. Относительной иммобилизации достигают путем приклеивания вдоль сломанных ребер узких полосок лейкопластыря, но не циркулярных, а только в пределах одной половины грудной клетки.
Пострадавших с повреждением грудной клетки транспортируют на носилках в полусидячем положении, которое облегчает дыхание. Для этого под верхнюю половину туловища со стороны спины подкладывают большой валик; под ягодицы, для предупреждения сползания пострадавшего к ножному концу, помещают другой валик. Оба валика следует привязать к носилкам, иначе во время транспортировки они будут смещаться и не выполнят своей функции.
Транспортная иммобилизация — это комплекс мероприятий, направленных на обеспечение покоя в поврежденном участке тела и близлежащих к нему суставах на период перевозки пострадавшего в лечебное учреждение.
Транспортную иммобилизацию применяют при переломах костей, вывихах, обширных повреждениях мягких тканей, повреждении суставов, сухожилий, крупных нервных стволов, магистральных кровеносных сосудов, а также при синдроме длительного сдавления конечностей.
Цель транспортной иммобилизации — удержание отломков от дальнейшего смещения, предупреждение ранений сосудисто-нервного пучка и кожных покровов острыми концами костных фрагментов, а также профилактика дополнительного повреждения головного и спинного мозга при переломах черепа, позвоночника и таза или тазовых органов (мочевой пузырь, уретра, прямая кишка), уменьшение болей и предотвращение развития вторичного шока.
Транспортная иммобилизация осуществляется с помощью стандартных или импровизированных шин. В последнее время для этих целей стали применять пневматические шины.

Основные правила наложения транспортных шин:
— фиксация не менее двух суставов, соседних с местом перелома;
— наложение ватно-марлевых прокладок на костные выступы, подвергающиеся наибольшему давлению;
— по возможности, придание физиологического положения поврежденной конечности (уравновешивание мышц-антагонистов, что предупреждает дальнейшее смещение отломков);
— предварительное наложение жгута и асептической давящей повязки при открытых переломах, сопровождающихся кровотечением.
Транспортную иммобилизацию производят в зависимости от локализации повреждения:
— При переломах ключицы, лопатки и вывихе плеча транспортную иммобилизацию осуществляют с помощью лестничной или сетчатой шины, повязки Дезо, косыночной повязки. Правильно наложенная повязка Дезо имеет ряд преимуществ по сравнению с шинами: предотвращает отвисание плечевого пояса книзу и хорошо фиксирует поврежденную конечность к туловищу пострадавшего.
— При переломах плечевой кости иммобилизацию производят с помощью лестничной шины (Крамера). Предварительно шину следует обложить ватой или стеганой ватной подстилкой, прогнуть в виде желоба и отмоделировать по здоровой конечности. В среднем положении между пронацией и супинацией предплечья и сгибания его под углом 90° в локтевом суставе по задней поверхности поврежденной конечности накладывают шину Крамера — от пястно-фаланговых сочленений до надплечья здоровой стороны. Плечо выводят вперед на 30° и несколько отводят от туловища (с этой целью в подмышечную впадину помещают ватно-марле- вый валик). Проксимальный конец шины связывают с дистальным двумя марлевыми тесемками, охватывающими грудь на противоположной перелому стороне спереди и сзади. Шину фиксируют к конечности мягким марлевым бинтом. Руку дополнительно подвешивают на косынке или прибинтовывают к туловищу.
— При наложении повязки Дезо в подмышечную область кладут ватно-марлевую подушечку. Предплечье устанавливают под прямым углом в локтевом суставе, ладонь обращают к животу, руку плотно прижимают к груди. Первые туры бинта ведут от здоровой половины грудной клетки к больной. Спиральными ходами прибинтовывают плечо, затем от здоровой подмышечной впадины бинт ведут косо вверх по передней поверхности груди к надплечью больной стороны, перекладывают через надплечье, спускают вниз, огибают предплечье в локтевом суставе, потом ведут косо вверх к подмышечной впадине здоровой стороны. Так повторяют несколько раз. Чтобы туры бинта не спадали, повязку рекомендуется прошить.
— При переломе костей лучезапястного сустава кисти иммобилизация осуществляется с помощью лестничной, сетчатой или фанерной шины. Кисти придают полусогнутое положение, в ладонь вкладывают ком ваты, обернутый марлей. Подкладку из ваты и марли прокладывают на всем протяжении шины. Шину накладывают на ладонную или тыльную поверхность до локтевого сустава и укрепляют спиральными турами бинта.
— При переломе и вывихе бедра, повреждении тазобедренного и коленного суставов транспортная иммобилизация достигается путем наложения специальных шин, в которых фиксация сочетается с одновременным вытяжением конечности. С этой целью чаще других применяют транспортную шину Дитерихса. Шина состоит из двух деревянных планок. На верхних концах обе планки имеют поперечные перекладины для упора в подмышечную впадину и промежность. Наружная (длинная) и внутренняя (короткая) планки состоят из двух половин, что позволяет, в зависимости от роста пострадавшего, удлинять или укорачивать шину. К внутренней планке на шарнирах прикреплена деревянная дощечка с отверстием для скрепления дистального конца планок. Кроме того, имеется деревянная планка, имеющая форму подошвы и палочки — закрутки с двойным шнуром.
Транспортировку в лечебное учреждение пострадавших с переломами костей таза производят на плоских непрогибающихся носилках. Для этого обычные носилки оборудуют по тому же принципу, что и для транспортировки больных с переломом позвоночника. Ноги пострадавшего необходимо согнуть в коленных и тазобедренных суставах — с этой целью под колени .подкладывают валик (поза «лягушки»).
Пострадавших с повреждениями головы транспортируют с помощью шины Еланского.
Ошибки и осложнения транспортной иммобилизации:
— Наложение не отмоделированных, без ватной прокладки проволочных шин.
— Прибинтовывание шин без ватных прокладок в области костных выступов.
— Вправление костных фрагментов при открытых переломах.
— Наложение шины до плечевого сустава при переломах плеча.
— Снятие одежды с поврежденной конечности при наложении транспортной иммобилизации.
— Фиксация кисти в положении разгибания пальцев.
— Наложение иммобилизационных средств до тазобедренного сустава при переломах бедренной кости и повреждениях коленного сустава.
Транспортировка пострадавших с повреждениями позвоночника и таза на необорудованных носилках.
— Сдавление половых ортнов при наложении шины Дитерихса.
— Развитие парезов и параличей плечевого сплетения, локтевого, лучевого и малоберцового нервов при неправильном наложении шин.
— Развитие ишемической контрактуры Фолькмана при тугом прибинтовывании шины на уровне плеча.

Транспортировка больных
Транспортировка больных с повреждениями грудной клетки
Оказание первой помощи при повреждениях грудной клетки
Понятие «травма груди» подразумевает открытые и закрытые (тупая травма) повреждения грудной клетки, переломы ребер, i py-дины, травмы мягких тканей грудной стенки, легких, крупных сосудов и органов средостения. Травмы груди часто сопровождаются острой дыхательной недостаточностью, массивной кровопотереи и плевропульмональным шоком.
Классификация травм грудной клетки и их диагностика Выделяют легкую, среднюю и тяжелую степени тяжести повреждения грудной клетки. При легкой степени нарушения дыхания и сердечной деятельности не выражены: частота дыхания не превышает 25 раз в минуту, тахикардия отсутствует. При повреждении средней тяжести наблюдаются функциональные нарушения дыхания и кровообращения: учащение дыхания до 25-30 раз в минуту, тахикардия. Тяжелые повреждения сопровождаются глубокими расстройствами дыхания и кровообращения: частота дыхания более 35 раз в минуту, резкая тахикардия.
Наименее тяжелыми являются ушибы мягких тканей грудной стенки, которые обычно не отражаются на общем состоянии пострадавшего. В области ушиба возникает припухлость. Боль в месте травмы постоянная — как при дыхательных движениях, так и при задержке дыхания. Встречная нагрузка на неповрежденные отделы грудной клетки безболезненна. Однако при обширных ушибах грудной стенки возможны значительные кровоизлияния в мягкие ткани, резкий болевой синдром и расстройство дыхания. Такие повреждения относятся к травмам средней тяжести.
Диагноз ушиба мягких тканей груди может быть поставлен только после исключения повреждения костей и органов грудной клетки.
Сдавление груди, синдром травматической асфиксии очень часто встречаются во время катастроф (сдавление грудной клетки происходит при ударе взрывной волной или мощной струей воды, падении с высоты и т. д.). Травма приводит к нарастающей асфиксии, повышению внутригрудного давления, повреждению легочной ткани. Непосредственно после травмы могут наступать расстройство дыхания и обусловленное гипоксией нарушение сознания. Кровохарканье свидетельствует о повреждении легкого. Дополнительные механические повреждения утяжеляют состояние пострадавшего. Синдром травматической асфиксии обусловлен резким повышением давления в верхней полой вене, затруднением поступления крови в правое предсердие. Такая ситуация возникает при повышении внутригрудного давления из-за внезапного сдавления грудной клетки. Тяжесть состояния определяется сердечно-легочной недостаточностью. В большинстве случаев консервативная терапия дает положительный эффект.
Транспортировка больных с переломом ребер
Переломы ребер — самый частый вид повреждений грудной клетки. Возникают они как при прямом, так и при непрямом механизме травмы. Непрямой механизм травмы обычно приводит к более тяжелым множественным переломам ребер, при этом чаще повреждаются ребра в среднегрудном отделе (с IV по VII). Реже встречаются изолированные переломы I—II ребер. При изолированных переломах каркасность грудной клетки практически не Меняется, и нарушение дыхания обусловлено только болевым синдромом.
Наиболее постоянные и достоверные симптомы переломов Ребер:
— локальная боль, усиливающаяся при дыхании и форсированном движении грудной клетки (кашель и т. д.), а также при пальпации;
— усиление болей в месте перелома при встречной нагрузке на неповрежденные отделы грудной клетки (передне-заднее или боковое сдавление);
костная крепитация, определяющаяся над местом перелома при дыхании.
Отрицательные рентгенологические данные не исключают перелома ребер. При множественных переломах ребер может нарушаться каркасность грудной клетки. Существует прямая корреляция между числом сломанных ребер и степенью нарушения каркасности грудной клетки. При этом особое место занимают так называемые двойные (окончатые, флотирующие, створчатые) переломы ребер.
К группе флотирующих переломов относятся повреждения, при которых образуется фрагмент ребер, костно не связанный с позвоночником и не участвующий в движениях грудной клетки.
При вдохе, когда внутригрудное давление снижается, реберное «окно» западает, а при повышении внутригрудного давления во время выдоха, наоборот, выбухает. Таким образом, реберное «окно» флотирует, совершая парадоксальные движения, противоположные движению грудной клетки, что легко выявляется при осмотре. Из-за этого легкое на поврежденной стороне расправляется не полностью. Более того, при парадоксальном смещении реберного «окна» давление воздуха в легком на стороне повреждения во время вдоха выше, а во время выдоха ниже, чем на здоровой стороне. Это приводит к увеличению «мертвого» пространства при дыхании за счет частичного перекачивания воздуха из «пораженного» легкого в «здоровое» во время вдоха и в обратную сторону — во время выдоха. Другими словами, развитию гипоксии способствует и маятникообразное движение воздуха в легких. Этот эффект некоторые авторы называют парадоксальным дыханием.
Неодинаковое давление в левой и правой половинах грудной клетки, меняющееся во время дыхания, приводит к маятникооб-разному смещению органов средостения и в первую очередь — сердца. К нарушениям функции дыхания присоединяется расстройство деятельности сердечно-сосудистой системы. Часто развивается синдром шокового легкого. Флотирующие переломы ребер — одно из самых тяжелых повреждений груди. Одна из основных задач при лечении пострадавшего с флотирующим переломом — устранение парадоксального смещения реберного «окна» и восстановление каркасности грудной клетки.
Переломы грудины, как правило, происходят в результате прямого механизма травмы. Повреждение может сопровождаться пе-реднезадним смещением фрагментов по ширине j* захождением по длине, а также кровоизлиянием в переднее средостение, травмой сердца. Пальпаторно определяют локальную болезненность в месте перелома, а при смещении отломков — ступенеобразную деформацию. Для исключения травмы сердца необходимо провести ЭКГ-исследование.
Транспортировка больных с повреждением лёгкого
Повреждения легкого возможны как при открытых травмах, так и при закрытой, тупой травме груди. Тяжесть повреждения определяется зоной и обширностью разрушения легкого.
Выделяют три зоны повреждения легкого: безопасную, угрожающую и опасную.
Безопасная зона — периферическая часть, включающая альвеолы, бронхиолы и мелкие сосуды. Опасности массивного кровотечения нет; при спадении легкого рана прикрывается.
Угрожающая зона — центральная часть с сегментарными сосудами и бронхами. Повреждения этой зоны приводят к интенсивному кровотечению и скоплению воздуха в плевральной полости.
Опасная зона — корень и прикорневая часть легкого. Повреждение обычно сопровождается профузным кровотечением, быстро приводящим к смерти.
О повреждении легкого свидетельствует кровохарканье, а при отсутствии ранений грудной стенки — подкожная эмфизема.
Подкожная эмфизема — проникновение воздуха в мягкие ткани грудной клетки. Основной клинический признак — подкожная крепитация при пальпации. В мягкие ткани грудной клетки воздух может попасть снаружи через рану в грудной стенке. В этом случае зона подкожной эмфиземы ограничена; как правило, эмфизема определяется вокруг раны мягких тканей. Чаще подкожная эмфизема возникает при проникновении воздуха изнутри в результате повреждения обоих листков плевры, легкого, бронхов, трахеи, пищевода. При таком повреждении подкожная эмфизема может быть обширной и распространяться в средостение, на шею, лицо, приводя к смыканию век, осиплости голоса, а также вниз — До половых органов и бедер.
Обширная подкожная эмфизема — грозный признак повреждения внутренних органов, требующего незамедлительного лечения. Она сама не требует применения специальных лечебных мероприятий даже при сильных степенях развитие- Из подкожной клетчатки воздух обычно вскоре рассасывается. Регресс подкожной эмфиземы — благоприятный признак; быстрое нарастание — признак тяжелого повреждения. Сама по себе подкожная эмфизема не оказывает заметного влияния на состояние пострадавшего, однако в большинстве случаев указывает на повреждение легочной ткани.
Транспортировка больных с пневмотораксом
Пневмоторакс — скопление воздуха в плевральной полости в -результате проникающего ранения груди или повреждения легкого. Воздух, накопившийся в плевральной полости, сдавливает легкое и смещает средостение в здоровую сторону. Нарушая функцию сердца и дыхания, он выходит также в подкожную клетчатку, в результате чего образуется подкожная эмфизема. При повреждении межреберных и других сосудов грудной клетки или при разрыве легкого возникает кровотечение в плевральную полость и образуется гемоторакс. Кроме того, тяжелый ушиб может вызвать развитие шока.
Различают открытый, закрытый и клапанный пневмоторакс. Скопление воздуха в плевре, который через рану грудной стенки или через крупный бронх сообщается с атмосферным воздухом, носит название открытого пневмоторакса. При закрытом пневмотораксе воздух в плевральной полости не сообщается с внешней средой.
При разрывах легкого в виде лоскута может развиться клапанный пневмоторакс. При вдохе воздух проникает в плевру, а при выдохе не может выйти из плевральной полости через бронх, так как лоскут легкого закрывает поврежденные бронхи и не пропускает его. Таким образом, при клапанном пневмотораксе количество воздуха в плевре с каждым вдохом увеличивается и его давление повышается, поэтому он носит еще одно название — напряженный пневмоторакс.
Скопление воздуха в плевре в небольшом количестве обычно не вызывает нарушений, и если его дальнейшее поступление прекращается, то он рассасывается. Значительное скопление воздуха, особенно под давлением (клапанный пневмоторакс), приводит к сдавлению легкого, смещению средостения, нарушая дыхание и сердечную деятельность. Опасность открытого пневмоторакса в том, что при дыхании воздух входит и выходит из плевры, что инфицирует плевру и приводит к баллотированию средостения, раздражению нервных окончаний и уменьшению дыхательной поверхности легких. При этом проявляются выраженная одышка, цианоз, учащение пульса, ограничение дыхательных экскурсий больной стороны грудной клетки, появление подкожной эмфиземы, коробочного звука при перкуссии и ослабление дыхательных шумов.
Транспортировка инфекционных больных
Инфекционных больных перевозят транспортом, выделенным инфекционным отделом станции (подстанции) СМП, или машинами санэпидстанции.
Если инфекционного больного случайно перевозят на линейной машине, то ее снимают с линии и подвергают дезинфекции, а персонал — карантину или наблюдению и профилактическим прививкам в зависимости от вида инфекции.
Более одного инфекционного больного можно перевозить только в том случае, если они страдают одним и тем же инфекционным заболеванием с учетом степени заразности в разные периоды болезни.
Раненых в челюсть укладывают лицом вниз во избежание затекания крови в дыхательные пути, под лоб подкладывают согнутую в локте руку пострадавшего, пальто или другие предметы.
Больной находится в бессознательном состоянии, переносить и перевозить его следует в положении на боку или на животе. Это, так называемое безопасное положение, предотвращает западение языка и обеспечивает свободное поступление воздуха при дыхании. Желательно при этом подложить под грудь и лоб пострадавшему валики из одежды.
Рожениц перевозят лежа. Если роды происходят в машине, то нужно на носилки постелить стерильную простыню, принять ребенка, пережать пуповину кровоостанавливающим зажимом в 5—6 см от пупка ребенка и не перерезать. При необходимости произвести массаж матки через брюшную стенку. Ребенка укрывают стерильной пеленкой, укутывают в одеяло и укладывают рядом с матерью. Обоих накрывают одеялом и срочно доставляют в ближайший родильный дом во второе родовое отделение.
Психических больных
Транспортировка психических больных осуществляется специальной бригадой. Агрессивных или с суицидальной направленностью больных фиксируют и вводят им аминазин, седативные средства. Больной может скрывать свои намерения, поэтому во время транспортировки он должен быть под постоянным наблюдением. Все острые предметы должны быть вне досягаемости. Дверь машины плотно закрывают. Больного одевают соответственно сезону и, поддерживая за руки во избежание внезапного побега, сажают в машину. Сопровождать больного должно не менее 4 человек: двое располагаются по бокам, третий спереди от больного соблюдая меры предосторожности уже при выходе больного из помещения. Два человека ведут его, держа за руки, одной рукой сжимая кисть больного, другой удерживая его руку под локтевым суставом. При этом надо находиться сбоку от больного, остерегаясь ударов головой, что можно предотвратить, приподнимая руки больного вверх и в стороны. Третий сопровождающий должен находиться сзади, чтобы помочь при попытках больного вырваться. Перевозку таких больных производить в положении лежа. В пути необходима особая бдительность сопровождающих для предупреждения побега или несчастных случаев. Больной может скрывать свои намерения, поэтому во время транспортировки он должен быть под постоянным наблюдением. Все острые предметы должны быть вне досягаемости. Дверь машины блокируют.
Выполняется транспортировка больных
_____________________
Все статьи, представленные на сайте, опубликованы исключительно для ознакомления с информационными целями. Занимаясь самолечением, вы можете причинить непоправимый вред здоровью. Перед тем, как использовать полученную на сайте информацию, обязательно проконсультируйтесь с врачом!
Каталки которые используют при транспортировке больных
Медицинские носилки, типы и применение
Основные правила переноски на носилках
Google аналитика Медперевезення


